Septische Granulomatose (CGD)


„Mit knapp zwei Jahren hatte er schon drei Operationen an den Lymphknoten hinter sich“, erinnert sich die Mutter.
Die septische Granulomatose ist eine seltene angeborene Störung des Abwehrsystems (Immunsystem). Die Erkrankung wird auch als chronische Granulomatose (Chronic Granulomatous Disease = CGD) bezeichnet. Die für die Krankheit verantwortliche Störung betrifft eine bestimmte Art von Abwehrzellen, die sogenannten Phagozyten (Fresszellen). Sie sind bei CGD nicht in der Lage, bestimmte Mikroorganismen, insbesondere Bakterien und Pilze, richtig abzuwehren. Manchmal kommt es auch zu überschießenden chronischen Entzündungsreaktionen, meist im Sinne einer chronisch-entzündlichen Darmerkrankung.
Betroffene Kinder kommen in der Regel zunächst als „gesunde“ Neugeborene zur Welt, fallen dann häufig aber im frühen Kindesalter durch eine erhöhte Anfälligkeit gegenüber schweren Infektionen mit Bakterien und Pilzen auf. Die Infektionen können bei CGD in jedem Organ oder Gewebe des Körpers auftreten, häufig betroffene Lokalisationen sind Haut, Lunge, Lymphknoten, Leber, Knochen und gelegentlich das Gehirn. Typische Erkrankungen oder Symptome, die Patienten mit CGD zum Arzt führen, sind Lungenentzündungen, vergrößerte Lymphknoten und Lymphknotenabszesse, Abszesse im Analbereich, aber auch tiefe Abszesse in der Leber. Diese sind besonders charakteristisch für die CGD-Erkrankung. Die ursächlichen Keime für solche Abszesse sind meist Staphylokokken. Lungenentzündungen werden oft durch Keime verursacht, die bei immungesunden Patienten nur selten gefunden werden. Dazu gehören Bakterien wie Burkholderia cepacia, Serratia marcescens, Klebsiella pneumoniae, Nocardia, Actinomyces oder Pilze, insbesondere Aspergillus. Diese Keime sind manchmal nicht einfach nachzuweisen, so dass eine Lungenspülung (bronchoalveoläre Lavage oder BAL) oder Gewebsbiopsien der Lunge, der Leber oder der Lymphknoten notwendig sind, die oft wochen-, manchmal monatelange Behandlung erfordern. Dies liegt daran, dass die eingesetzten Antibiotika und Pilzmittel zwar die Keime abtöten können, die für den Heilungsprozess notwendige Immunreaktion bei Patienten mit CGD jedoch nicht ausreichend funktioniert. Auch infektiöse Entzündungen der Knochen (Osteomyelitis) können bei CGD auftreten. Außerdem können Patienten mit CGD-Veränderungen der Horn- und/ oder Netzhaut des Auges (chorioretinale Veränderungen) haben.
Neben ungewöhnlichen und langwierigen Infektionen fallen CGD-Patienten oft auch durch entzündliche Erkrankungen auf. Hierzu gehören vor allem wiederkehrende Durchfälle, verursacht durch eine Art entzündlicher Darmerkrankung, die sich nur schwer von der Crohn-Krankheit unterscheiden lässt. Auch die für den Morbus Crohn typischen Gewebsknötchen (Granulome) werden bei septischer Granulomatose gefunden. Bei einigen Patienten ist eine früh einsetzende und oft schwer zu behandelnde entzündliche Darmerkrankung sogar das einzige Zeichen der CGD-Erkrankung. Sie kann so ausgeprägt sein, dass sie eine gestörte Gewichtszunahme und verlangsamtes Wachstum zur Folge hat und die Lebensqualität durch Bauchschmerzen und Durchfälle erheblich gestört wird. In selteneren Fällen kann die Bildung von Granulomen auch zu Problemen in der Speiseröhre und dem Harntrakt führen. Überschießende Entzündung und Infektion gehen oft Hand in Hand, so dass parallel zur Behandlung einer Infektion auch entzündungs-hemmende Medikamente eingesetzt werden müssen. Die entzündlichen Zeichen der Erkrankung können sich auch erst im Verlauf der Erkrankung entwickeln.

Eine Blutuntersuchung im Alter von fünf Jahren brachte die schockierende Diagnose: Septische Granulomatose.
Die septische Granulomatose entsteht dadurch, dass sogenannte Fresszellen (Phagozyten: Granulozyten, Monozyten, Makrophagen) nicht in der Lage sind, bestimmte Krankheitserreger abzutöten. Das heißt aber nicht, dass der Körper allen Arten von Infektionserregern grundsätzlich hilflos ausgeliefert wäre. Weite Teile der Immunabwehr sind völlig intakt (z.B. die Immunabwehr gegen Viren) und auch die Fresszellen haben weiterhin eine gewisse Abwehrkraft. Bildlich gesprochen fehlt den Fresszellen jedoch eine bestimmte Art von „Munition“ gegen Bakterien und Pilze, nämlich der sogenannte reaktive Sauerstoff. Teilweise kompensiert dies das Immunsystem durch andere Abwehrmöglichkeiten. So versucht das Immunsystem bei mangelhaftem Abtöten von Erregern, diese abzukapseln. Folge ist die Bildung von Gewebsknoten, sogenannten Granulomen. Solche Granulome sind typisch und haben der Erkrankung ihren Namen gegeben. Sie können in verschiedenen Organen auftreten und sich auch ohne Infektion bilden. Vor allem in der Lunge, im Magen-Darm-Trakt oder im Harntrakt können die Granulome zu Beschwerden führen.
Wichtig für die Behandlung von Infektionen bei der CGD-Erkrankung ist eine frühzeitige Erkennung von Infektionen (siehe Anhang). Im Frühstadium erkannte Infektionen sind in den allermeisten Fällen gut behandelbar. Wenn die Infektionen spät entdeckt werden und sich weit ausgebreitet oder stark abgekapselt haben, sind sie oft nur sehr schwer zu behandeln. Dann müssen oft chirurgische Eingriffe durchgeführt werden, um die abgekapselten Abszesse zu eröffnen oder herauszuoperieren. Häufiger wird auch Cortison eingesetzt, um die begleitende überschießende Entzündungsreaktion zu kontrollieren, die Granulome zu verkleinern und der oft über viele Wochen notwendigen Antibiotikatherapie zugänglich zu machen. Cortison und andere entzündungshemmende Medikamente werden auch eingesetzt, um die nicht-infektiösen entzündlichen Beschwerden der Erkrankung zu behandeln, insbesondere die entzündliche Darmerkrankung.
Es ist wichtig zu wissen, dass solche Entzündungen lange Zeit vom Patienten unbemerkt bleiben können. Nur die rechtzeitige Therapie kann aber verhindern, dass die Entzündungen zu bleibenden Organschäden führen.
CGD ist eine seltene Erkrankung. Sie tritt bei ungefähr 1 von 5.000 Geburten auf. Unter den angeborenen Immundefekten gehört sie eher zu den häufigeren Erkrankungen.
Jeder Mensch besitzt von jedem Gen zwei Stück, eines vom Vater und eines von der Mutter. Für die meisten Erbkrankheiten ist es für den Ausbruch der Erkrankung nötig, dass beide Gene fehlerhaft sind, da ein gesundes Gen in der Regel ausreicht, genügend gesunde Proteine herstellen zu können. Bei der CGD-Erkrankung können verschiedene Vererbungsgänge die Ursache sein.
| CGD-Gene | Vererbungsweg | Betroffenes Geschlecht |
| gp91phox (CYBB) | X-chromosomal gebunden | nur Jungs |
| p47phox (NCF-1) | autosomal rezessiv | Jungs und Mädchen |
| p67phox (NCF-2) | autosomal rezessiv | Jungs und Mädchen |
| p22phox (CYBA) | autosomal rezessiv | Jungs und Mädchen |
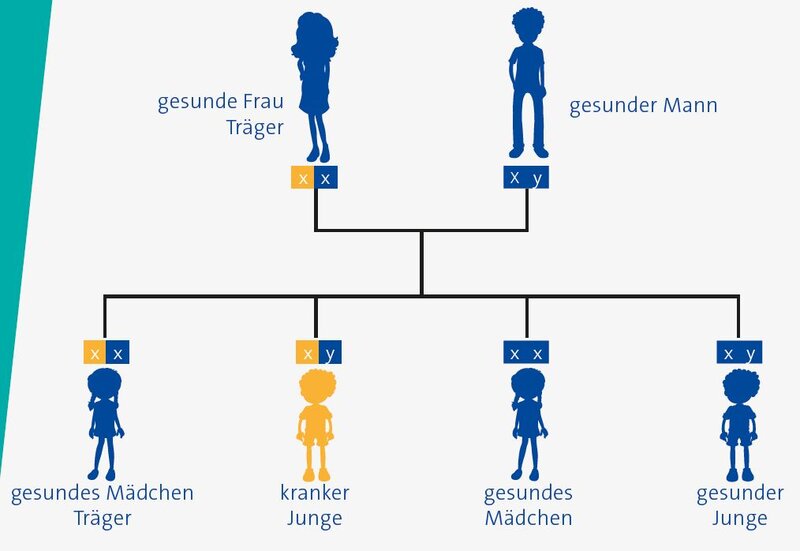
X-chromosomal rezessiver Erbgang
Die häufigste Form von CGD ist die X-chromosomal gebundene CGD, d.h. die X-chromosomal rezessiv vererbte Form. Hier liegt das betreffende Gen auf dem geschlechtsbestimmenden X-Chromosom. Die Krankheit wird bei diesem Erbgang in der Regel durch die Mütter übertragen. Sie selbst sind klinisch gesund, da sie den genetischen Fehler auf dem kranken X-Chromosom durch ihr zweites, gesundes X-Chromosom ausgleichen können. Söhne betroffener Mütter können nun entweder das kranke oder das gesunde X-Chromosom erben. Männer besitzen nur ein X-Chromosom, so dass ein Sohn, der das kranke X-Chromosom erbt, nicht in der Lage ist, den Fehler auszugleichen. Dies bedeutet, dass von einer Mutter mit einem fehlerhaften Gen (statistisch gesehen) die Hälfte aller Söhne an CGD erkrankt, die andere Hälfte aber gesund ist. Alle Töchter sind gesund, aber die Hälfte aller Töchter erbt ein krankes Gen und kann daher wiederum die Erkrankung an die Hälfte ihrer Söhne weitergeben. In manchen Fällen hat die Mutter eines betroffenen Sohnes auch zwei gesunde Gene; dann hat sich der genetische Fehler bei der Entwicklung des Kindes ergeben und weitere Kinder dieser Mutter sind nicht betroffen.
In jedem Fall sollte bei Diagnose von CGD eine genetische Untersuchung und Beratung der erweiterten Familie erfolgen, um das Risiko eines erneuten Erkrankungsfalls einschätzen und entsprechend beraten zu können.
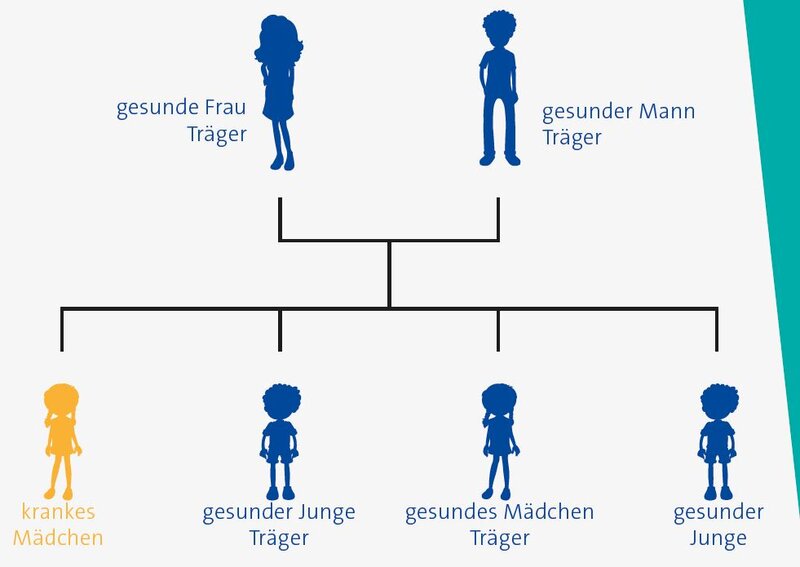
Autosomal rezessiver Erbgang
Bei der selteneren autosomal rezessiv vererbten Form von CGD sind beide Elternteile klinisch gesunde Träger des defekten Gens. Dies bedeutet, dass beide neben dem fehlerhaften auch ein gesundes Gen haben, das ausreicht, sie vor der Erkrankung zu schützen. Wenn beide Eltern aber ihr krankes Gen an ein Kind weitergeben, tritt die Erkrankung auf. Für die Nachkommen entsteht dadurch eine Erkrankungswahrscheinlichkeit von 25 Prozent (im statistischen Mittel). Die Hälfte der Kinder werden wie ihre Eltern klinisch gesunde Genträger und können das fehlerhafte Gen an ihre Kinder weitervererben. Ein Viertel der Kinder erbt zwei gesunde Gene und ist ganz gesund. Die Vererbung ist hier geschlechtsunabhängig, d.h. sowohl Jungen als auch Mädchen können von der Erkrankung betroffen sein.
In Familien, in denen bereits einmal CGD aufgetreten und genetisch diagnostiziert wurde, kann untersucht werden, ob Mitglieder der Familie Träger dieser Mutation sind und ob die Gefahr besteht, die Krankheit auf ihre Kinder zu übertragen. Allen Familien wird eine solche Analyse und genetische Beratung angeboten. Grundsätzlich besteht auch die Möglichkeit der Untersuchung auf den Gendefekt beim ungeborenen Kind, auf jeden Fall aber sollte jedes weitere Neugeborene der Familie unmittelbar nach Geburt auf das Vorliegen der Erkrankung untersucht werden.
In seltenen Fällen können Mütter von Söhnen mit der X-chromosomalen-CGD, die auf einem ihrer X-Chromosomen den Gendefekt tragen (CGD-Trägerstatus) auch gesundheitliche Probleme haben. Sie treten dann auf, wenn die fehlerhafte Kopie des betroffenen Gens aktiver ist als die Gesunde („verschobene X-Inaktivierung“). Die Symptome gleichen manchmal denen von CGD-Patienten, können aber auch der Lupus-Erkrankung sehr ähnlich sein. Lupus (SLE) ist eine Autoimmunkrankheit, die zum entzündlichen Rheuma, den Kollagenosen gehört. Sie ist gekennzeichnet u.a. durch Auffälligkeiten an der Haut, Ausschläge, Aphten im Mund, Gelenkbeschwerden, aber auch Kopfschmerzen und Müdigkeit können zu einer Beeinträchtigung führen. Eine ärztliche Vorstellung ist bei diesen Symptomen notwendig. Die Betreuung sollte dann in den Händen eines Immunologen oder Rheumatologen liegen.
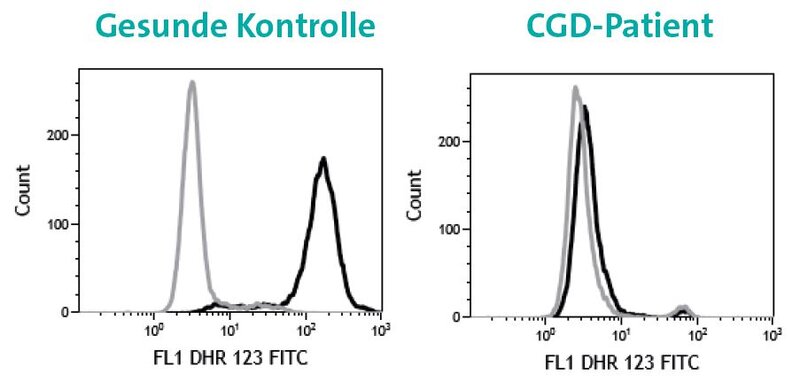
Oxidativer Burst-Test: Gesunde Patienten zeigen nach Stimulation eine Produktion von Sauerstoffradikalen. Dies führt zu einer Umwandlung von DHR123 in das fluoreszierende Rhodamine (die schwarze Linie verschiebt sich nach rechts). CGD-Patienten können keine Sauerstoffradikale bilden. Die schwarze Linie verschiebt sich daher nicht.
Um die septische Granulomatose festzustellen, ist eine sorgfältige körperliche Untersuchung des Patienten, sowie eine genaue Erhebung der Anamnese (Krankheitsgeschichte) erforderlich. Hier ist auch eine genaue Mitbeurteilung der Familiengeschichte von großer Bedeutung. Die körperliche Untersuchung und die Krankengeschichte, führen in ihrer spezifischen Ausprägung zunächst zu der Verdachtsdiagnose einer CGD-Erkrankung.
Im Anschluss sind dann verschiedene Blutuntersuchungen notwendig, die Auskunft über die Funktion des Abwehrsystems geben. Mit Hilfe einer speziellen Untersuchung, bei welcher die Funktion der bei CGD betroffenen Phagozyten im Labor getestet wird, kann dann die klinische Verdachtsdiagnose bestätigt werden. Bei diesem „Oxidativen Burst-Test“ wird geprüft, ob die Phagozyten reaktiven Sauerstoff bilden können.
Beweisend ist eine molekulargenetische Untersuchung. Bei dieser Untersuchung wird ein genetischer Test durchgeführt, bei dem eine DNA-Probe (Blutprobe) auf einen Defekt in der Erbinformation untersucht wird, der zu CGD führt.
Die Therapie und Überwachung von Patienten mit septischer Granulomatose sollte an einem in der Behandlung der Erkrankung erfahrenen Zentrum erfolgen. Das wichtigste Behandlungsziel ist hierbei die Vermeidung von Infektionen. Um den Patienten möglichst gesund zu erhalten, ist die regelmäßig dauerhaft eingenommene vorbeugende antimikrobielle Prophylaxe (Antibiotika und Medikamente gegen Pilzinfektionen) der wichtigste Baustein der Behandlung. Da dies aber letztendlich keinen vollständigen Schutz bietet, ist auch die Vermeidung von Infektionen durch Vermeidung bestimmter Infektionsquellen von großer Bedeutung (siehe Anhang).
Auch die frühzeitige Erkennung von Infektionen und Entzündungen (die nicht immer durch Erreger verursacht sein müssen) sind von großer Wichtigkeit, um dauerhafte Organschäden zu verhindern. Kommt es trotz aller Vorsichtsmaßnahmen zu einer Infektion oder Entzündung ist eine rasche Unterstützung der Immunabwehr durch Antibiotika oder in therapeutischer Dosis eingesetzter Medikamente gegen Pilze ein wichtiger Bestandteil der Behandlung. Bei entzündlichen Zeichen der Erkrankung wird häufig Cortison eingesetzt, oft auch über längere Zeit. Manchmal sind zusätzliche Medikamente zur Entzündungskontrolle notwendig. Während der gesamten Therapie sind regelmäßige klinische Kontrollen und Blutuntersuchungen unverzichtbar. Neben der klinischen Kontrolle, bei welcher auch die Gewichtszunahme und das Größenwachstum beurteilt werden, sind die Blutuntersuchungen von großer Bedeutung. Hierbei sind das Blutbild und die Leberfunktion sorgsam zu beurteilen, da die prophylaktisch eingenommenen Medikamente (insbesondere die Medikamente gegen Pilzinfektionen) die Leberfunktion beeinträchtigen können. Die genannten Therapiemaßnahmen können die Erkrankung nicht heilen, sondern nur die infektiösen und entzündlichen Folgen der Erkrankung so gut wie möglich vermindern. Das bedeutet, dass für die betroffenen Patienten trotz aller Vorsichtsmaßnahmen lebenslang ein Risiko besteht, an schweren Infektionen mit längeren Krankenhausaufenthalten zu erkranken.

„Es war wie ein Sechser im Lotto, als wir erfahren haben, dass sein kleiner Bruder als Spender in Frage kommt“, sagt der Vater.
Knochenmarktransplantation:
Mit der Knochenmarktransplantation (KMT) steht eine erprobte, vollständig heilende Therapieoption für Patienten mit CGD zur Verfügung. Das Ziel dieser Therapie ist es, das kranke Abwehrsystem (Immunsystem) durch das Immunsystems eines gesunden Spenders zu ersetzen. Gesundes Knochenmark ist reich an Blut-Stammzellen. Blut-Stammzellen sind Zellen, die keine oder nur eine geringe Differenzierung aufweisen und somit in ihrer späteren Funktion im Organismus noch nicht festgelegt sind. Dadurch haben Blut-Stammzellen die Fähigkeit, sich zu verschiedenen Blut-Zelltypen entwickeln zu können, unter anderem zu Zellen des Immunsystems. Wird ein passender gesunder Spender gefunden, ist es möglich, dem betroffenen Kind gesundes Knochenmark zu übertragen. Zuvor muss das eigene, kranke Knochenmark durch eine Chemotherapie zerstört werden. Die Knochenmarktransplantation ist keine Transplantation, wie man sie von anderen Organen her kennt, sondern die im Knochenmark enthaltenen Stammzellen können einfach über eine Vene gespritzt werden. Über das Blut finden sie allein ihren Weg in das Knochenmark und beginnen dann dort, gesunde Blutzellen zu bilden.
Um die KMT durchführen zu können, ist es wichtig, einen geeigneten Spender zu finden. Der Spender muss in wesentlichen Bluteigenschaften mit dem zu transplantierenden Patienten übereinstimmen. Daher wird auch bei Eltern und Geschwistern (manchmal auch bei weiteren Familienangehörigen) Blut abgenommen, um zu prüfen, ob sie die Merkmale mit dem Patienten teilen. Wird innerhalb der Familie ein zu dem betroffenen Kind passender Spender gefunden (meist ein gesundes Geschwisterkind), so kommt diese Person als Spender in Frage. Ist innerhalb der Familie kein geeigneter Spender zu finden, wird eine weltweite Suche nach einem geeigneten Spender über ein Register veranlasst. Hiermit besteht heute eine sehr gute Chance, für die meisten Patienten einen Spender zu finden.
Ist ein geeigneter Spender gefunden, so beginnt die Therapievorbereitung für die KMT. Bei der septischen Granulomatose ist es notwendig, vor der KMT eine Chemotherapie durchzuführen, um das kindliche Immunsystem zu zerstören und damit „Platz“ für das neue Knochenmark zu schaffen und das Risiko einer Abstoßung der transplantierten Stammzellen zu verringern. Bis das neue Knochenmark anwächst und ausreichend Blutzellen bildet, vergehen einige Wochen. In dieser Zeit ist der Patient auf die Infusion von Blutprodukten angewiesen und ist wegen des vorübergehend ganz zerstörten Immunsystems besonders anfällig für Infektionen. Manchmal kommt es auch zu einer „Unverträglichkeit“ des neuen Knochenmarks, die neu heranwachsenden Immunzellen erkennen den Körper des Patienten als „fremd“ und lösen Entzündungen aus, die behandelt werden müssen.
Diese und andere Risiken der KMT müssen der Aussicht auf eine vollständige Heilung sorgfältig gegenübergestellt werden. Meist sind die Komplikationen gut behandelbar, manche können aber auch einen lebensbedrohlichen Verlauf nehmen. Die Entscheidung zur KMT ist immer eine individuelle Entscheidung, die nicht nur durch die Grunderkrankung CGD bestimmt wird, sondern auch durch die bisher aufgetretenen Infektionen und Entzündungen, die Spenderverfügbarkeit und das Alter des Patienten. Bevor es zu einer Therapieentscheidung kommt, wird ein Team von Spezialisten (Immunologen, Hämatologen) die genaue Vorgehensweise, Risiken und Nutzen ausführlich mit Ihnen besprechen und es wird Ihnen genug Zeit gegeben, Fragen zu stellen und Unsicherheiten zu klären.
Gentherapie:
Eine neue Therapieform ist die Gentherapie. Hierbei wird dem Kind kein fremdes Knochenmark gegeben, sondern dem erkrankten Kind wird Knochenmark entnommen, im Reagenzglas wird den darin vorhandenen Stammzellen eine gesunde Kopie des erkrankten Gens eingefügt und dann werden die Zellen dem Kind wieder durch eine Infusion zurückgegeben. Diese Behandlung hat den Vorteil, dass das Kind seine eigenen Zellen und nicht fremde Zellen bekommt. Damit muss kein Fremdspender gefunden werden. Außerdem sind die Risiken einer Abstoßung oder Unverträglichkeit des Knochenmarks deutlich geringer. Andererseits ist das Einschleusen eines neuen Gens in Stammzellen ein Vorgang, der eigene Risiken birgt. Der Eingriff hat in den ersten Versuchen vor 20 Jahren dazu geführt, dass die veränderten Zellen ihre Eigenschaften geändert haben und auch entartet sind (Blutkrebs ausgelöst haben). Inzwischen sind die Verfahren der Gen-Einschleusung aber deutlich sicherer geworden. Weltweit sind inzwischen weit über 100 Patienten mit der Gentherapie in Studien behandelt worden. Fast alle Behandlungen waren erfolgreich, so dass hiermit in Zukunft eine echte Alternative zur KMT besteht, insbesondere wenn kein passender Spender gefunden wird. Bis auf Studien ist dieses Verfahren aber derzeit (Stand 11/2021) für die septische Granulomatose noch nicht für alle Patienten verfügbar.
Früher war CGD eine Erkrankung, die schlecht oder gar nicht zu behandeln war und frühzeitig zum Tode geführt hat. Mit den heutzutage zur Verfügung stehenden Behandlungsmethoden (wie z.B. einer vorbeugenden Medikamentengabe) und entsprechenden Überwachungsmaßnahmen in Hinblick auf die bekannten Risiken der Erkrankung, können die meisten CGD-Patienten mit gewissen Einschränkungen ein weitgehend normales Leben führen. Eine Gefährdung durch schwere (auch lebensbedrohliche) Infektionen lässt sich allerdings nicht vollständig beseitigen. Die Knochenmarktransplantation oder eine Gentherapie können die Erkrankung vollständig heilen, so dass der Patient langfristig keine Medikamente mehr einnehmen muss. Aufgrund der Risiken dieser Eingriffe muss aber bei jedem Patienten sorgfältig abgewogen werden, ob und wann sie durchgeführt werden soll.
Die Wirkung von Impfungen besteht darin, die Bildung von Antikörpern anzuregen. Wenn die Antikörperbildung gestört ist, sind Impfungen nur von begrenztem Nutzen. Bei Patienten mit septischer Granulomatose ist die Antikörperbildung nicht gestört. Im Gegenteil können Impfungen Infektionen verhindern, die sonst bei CGD-Patienten schwere Verläufe zeigen. Es sollen daher alle nach STIKO (Ständige Impfkommission) empfohlenen Impfungen mit Todimpfstoffen und Lebendimpfstoffen durchgeführt werden. Eine Impfung gegen Tuberkulose (BCG-Impfung) wird in Deutschland nicht mehr durchgeführt. Patienten mit septischer Granulomatose dürfen diese Impfung nicht erhalten. Darauf muss bei vorgeschlagener Impfung aufgrund eines Wohnortwechsels oder grenznaher Wohnung (z.B. Kindergartenbesuch in Frankreich) geachtet werden.
Eine jährliche Impfung der engen Kontaktpersonen mit dem Influenza-Impfstoff ist zum Schutz des Patienten sinnvoll.
Kinder mit septischer Granulomatose können in der Regel uneingeschränkt den Kindergarten und die Schule besuchen. Kindergarten und Schule sollten aber über die Erkrankung informiert sein, damit die notwendigen Vorsichtsmaßnahmen (siehe Anhang) berücksichtigt werden können. Bei Überlegungen zur Berufswahl ist eine Beratung sinnvoll.

Mit sechs Jahren hat ihm eine Stammzelltransplantation von seinem kleinen Bruder das Leben gerettet. Er ist geheilt und kommt nur noch einmal im Jahr zur Untersuchung ans CCI. „Ich möchte nicht mehr daran denken, lieber Fußball spielen.“
Grundsätzlich kann mit einer Knochenmarktransplantation das kranke Immunsystem eines CGD-Patienten durch ein gesundes ausgetauscht werden. Bei erfolgreicher Transplantation werden alle Risiken durch Infektionen und gestörte Immunregulation beseitigt. Krankheitserscheinungen durch bereits abgelaufene Infektionen oder Abszesse (z.B. Narben oder Veränderungen in der Lunge) können nicht mehr beseitigt werden.
Die Dauerbehandlung mit vorbeugenden Medikamenten gegen Bakterien und Pilze ist eine wesentliche Säule der Behandlung von Patienten mit septischer Granulomatose. Aber auch eine gewissenhaft durchgeführte Einnahme solcher Medikamente hat Lücken und kann nicht gegen alle Infektionen einen völlig sicheren Schutz verleihen. Sie muss daher ergänzt werden durch Vermeidung bestimmter Infektionsquellen.
Zu meiden sind:
- Arbeiten mit oder Spielen in Kompost, Garten- oder Blumenerde (einschließlich Topfblumen), Laub, Heu, Stroh, frisch gemähtem Rasen, Mulch, Holzspäne, Rinde, Stallmaterial, schimmelnde Küchenabfälle - allgemein rottendes organisches Material. Solches Material kann insbesondere Pilzsporen (von Aspergillusarten) enthalten. Die Sporen dürfen nicht in großer Menge eingeatmet werden. Aus diesem Grunde raten wir auch von "Ferien auf dem Bauernhof“ ab. Wenn die genannten Materialien jedoch nicht oder nicht vor kurzem aufgewühlt oder verteilt wurden, dürfen Garten, Feld- und Waldwege usw. ohne Einschränkung betreten werden.
- Haustiere können gehalten werden, Liegeplatz oder Tierstall sollten aber nicht durch den Patienten gesäubert werden. Reiten ist erlaubt, nicht aber der Aufenthalt in einem Pferdestall. Beim Zirkusbesuch sollte der Patient oben sitzen.
- Renovierungs- oder Abrissarbeiten, insbesondere Abriss von Papiertapeten, Mauern, Putz, Material aus Wänden von Altbauten. Generell sollten alle Baustellen gemieden werden. Staub, der bei solchen Arbeiten entsteht oder beim Fegen aufgewirbelt wird, darf nicht eingeatmet werden. Er kann ebenfalls Pilzsporen in enormer Zahl enthalten. Generell sollten die Wohnung und insbesondere die Wände trocken sein (gutes Lüften, richtiges Heizen, richtige Wandisolierung), um den Pilzsporengehalt der Luft zu Hause niedrig zu halten. Vom Aufenthalt in Kellern oder Estrichen wird abgeraten. Beim Wohnungsputz sollte der Patient abwesend sein. Längere Zeit unbewohnte Ferienwohnungen müssen vor Bezug gründlich gereinigt und gelüftet werden.
- Auch von Klimaanlagen in der Wohnung oder im Auto können Gefahren ausgehen: Abgeschiedene Feuchtigkeit oder feuchte Luftfilter können ein Nährboden für Schimmelpilze sein, deren Sporen dann gegebenenfalls durch Gebläse oder Fahrtwind direkt in die Raumluft geblasen werden. Im Zweifelsfall sollte die Klimaanlage von einem Fachmann überprüft werden. Autofahrten durch lange Tunnels sollten nur mit geschlossenen Fenstern und ausgeschalteter Lüftung durchgeführt werden.
- Baden in freien Gewässern (Seen, Flüsse, Kiesgruben usw.). Gechlorte Schwimmbäder sind dagegen erlaubt. Vermieden werden sollten sogenannte Whirlpools. Es handelt sich um kleine Becken mit warmem Wasser, in dem sich viele Menschen befinden und das von Luft durchströmt wird. Dadurch entsteht feuchte stark bakterienhaltige Luft (Aerosol), die nicht eingeatmet werden sollte.
- Rauchen, da es den Abtransport von Keimen auf den Schleimhäuten des Brochialsystems (sogenanntes Flimmerepithel) behindert. Außerdem können bei ungenügender Filterung Pilzsporen aus pflanzlichem Material (Tabak, Zusätze) in die Lunge gelangen.
- Duschen mit Wasser, das lange lauwarm in Leitungen oder Behältern gestanden hat. In solchem Wasser können sich sogenannte Legionellen aufhalten. Diese Keime sind auch für nicht Abwehrgeschwächte gefährlich, so dass bestimmte Vorschriften existieren, wie Duschwasser in öffentlichen Badeanstalten, Hotels usw. erhitzt sein muss. Duschwasser sollte aus einem Gemisch aus kaltem und sehr heißem Wasser bestehen. Patienten mit septischer Granulomatose sind gegenüber Legionellen besonders empfänglich. Geduscht werden sollte deshalb nur dort, wo die erwähnten Vorschriften eingehalten werden.
- Sogenannte rektale Manipulationen, wie Einläufe in den Darm bei Verstopfung. Keime könnten in den Blutkreislauf oder die Leber geschwemmt werden.
- Unhygienische Toiletten, Handtüchern usw. Jede Berührung mit unhygienischem Material sollte gemieden werden, da es Salmonellen und gramnegative Bakterien enthalten kann. Wenn dies auf Reisen schwierig ist, hilft gutes Händewaschen und Nachdesinfizieren mit hautfreundlichen Mitteln.
- Der Kontakt mit bestimmten Patienten, solange diese infektiös sind: Salmonellenausscheider und Patienten mit Mukoviszidose (zystischer Fibrose) soweit sie folgende Keime ausscheiden: multiresistente Pseudomonaden, Burkholderia cepatia. Vorsicht ist auch geboten bei Reisen in Gegenden in denen Typhus verbreitet ist. Eine erhöhte Anfälligkeit dürfte auch bestehen gegenüber bestimmten bei Haus- und Nutztieren vorkommenden Erkrankungen: Brucellen, Listerien, bovine Tuberkulose. Solche Erreger sind jedoch in Deutschland extrem selten.
Andererseits sei hier betont, dass Kinder mit septischer Granulomatose mit den oben genannten Ausnahmen keineswegs durch andere Patienten leichter angesteckt werden können, als Kinder mit gesundem Immunsystem.
Was sind Alarmzeichen für mögliche Infektionen?
In der Anfangsphase unterscheiden sich die Symptome von harmlosen Infektionen oft nicht von denen schwerwiegender Infektionen. Wenn also eines oder mehrere der folgenden Symptome auftreten, ist dies kein Grund zur „Panik“. Dennoch sollte der auf Immundefekte spezialisierte Arzt informiert werden.
Solche Symptome sind:
- Alle eitrigen Infektionen im Bereich der Haut und der Schleimhäute. Solche Infektionen können streuen und in innere Organe hineingelangen.
- Unklare Schwellungen irgendwo am oder im Körper.
- Trockener, irgendwie hartnäckig erscheinender Husten.
- Fieberschübe, Unwohlsein, unklares Krankheitsgefühl das nicht nach kurzer Zeit von selbst verschwindet.
- Stiche beim Atmen, im Bauchraum, in den Gliedmaßen, bei Bewegungen, außer wenn sie nur mal flüchtig auftreten.
- Persistierender (länger anhaltender) Durchfall
- Gewichtsverlust
- Nachtschweiß
- Vermehrtes Erbrechen besonders nach der Nahrungsaufnahme
- Häufiger oder dauerhaft bestehender Kopfschmerz
- Verminderte körperliche Belastbarkeit. Dieses Symptom bemerken am ehesten Patienten, die regelmäßig Sport treiben. Grundsätzlich ist Sport für CGD-Patienten genauso empfehlenswert wie für alle anderen Menschen auch.
- Schmerzen oder andere Schwierigkeiten beim Wasserlassen
Im Zweifelsfall sollte bei jedem Symptom eine Rücksprache stattfinden.
Schwerwiegende Alarmsignale sind immer ein oder mehrere der folgenden Symptome: schweres Krankheitsgefühl oder hohes Fieber länger als 24 Stunden oder Kurzatmigkeit.
Besondere Hinweise:
- Eine gute Mund- und Zahnhygiene und Kontrollen durch den Zahnarzt sind zu empfehlen. Vor größeren zahnärztlichen Eingriffen (z.B. Zahnziehen, Vereiterungen) sollte mit dem auf Immundefekte spezialisierten Arzt Rücksprache gehalten werden.
- Auch bei banalen Verletzungen der Haut sollte eine gründliche Desinfektion z.B. mit Octenisept® erfolgen. Wunden oder Hautabschürfungen sollten nicht mit Wasser, sondern mit Desinfektionslösung wie z.B. Octenisept® gesäubert werden.
- Bei Wundinfektionen (Rötung und Schwellung im Bereich der Wundränder, vermehrte Schmerzen, Eiter) oder größeren Verletzungen sollte Kontakt zu dem Immundefekt-Zentrum gesucht werden. Meist sind eine zusätzliche Therapie mit Antibiotika sowie eventuell eine chirurgische Versorgung notwendig.
- Vor und nach chirurgischen Eingriffen und zwar sowohl bei Verletzungen als auch bei Erkrankungen muss auf jeden Fall ebenfalls eine Zusammenarbeit mit Immundefekt- Spezialisten stattfinden. Mögliche Probleme sind: falsche Einschätzung von Symptomen, Infektionen und Wundheilungsstörungen.
Die septische Granulomatose ist eine seltene Erkrankung, mit der nur wenige Ärzte Erfahrung haben. Auch ein guter Hausarzt ist daher verständlicherweise nicht immer in der Lage, Symptome bei dieser Erkrankung richtig einzuschätzen. Es sollte deshalb in jedem Zweifelsfall Rücksprache mit einem spezialisierten Arzt gehalten werden.
Stand
Dezember 2021
Hinweis
Wir möchten mit unseren Patientenbroschüren gerne dazu beitragen, dass betroffene Patienten, Eltern und ihr Umfeld die Erkrankung und ihre Behandlung besser verstehen. Die Broschüren sind sorgfältig erstellt und beschreiben die Erkrankung und deren Behandlung. Auch wenn Sie viele Informationen in den Broschüren finden, können diese vorliegenden Informationen keinen Arztbesuch ersetzen.
Autor
Henrike Ritterbusch
+49 (0)761 270-45240
henrike.ritterbusch@uniklinik-freiburg.de
Wissenschaftliche Begleitung
Prof. Dr. Stephan Ehl
+49 (0)761 270-77300
stephan.ehl@uniklinik-freiburg.de
UNIVERSITÄTSKLINIKUM FREIBURG
Centrum für Chronische Immundefizienz
Mathildenstraße 1
79106 Freiburg
www.uniklinik-freiburg.de/cci